NIFTY Test มิติใหม่ของการตรวจโรคพันธุกรรมทารกในครรภ์
9 เม.ย. 2559 เวลา 09:14 | อ่าน 3,957
ความปรารถนาที่ยิ่งใหญ่ของสามีภรรยาหรือคู่แต่งงาน หลังจากทราบว่าทั้งสองกำลังจะเป็นพ่อคนหรือแม่คนนั้น ย่อมหนีไม่พ้นคำถามที่ว่าลูกน้อยที่กำลังจะลืมตาขึ้นมาดูโลกเป็นลูกชายหรือลูกสาว จะมีหน้าตาน่ารักเหมือนพ่อกับแม่หรือไม่ นอกจากสองคำถามนี้แล้ว ประเด็นเรื่องสุขภาพของทารกในครรภ์ เช่นมีพัฒนาการที่สมบูรณ์แข็งแรง มีอวัยวะครบถ้วนและปราศจากโรคทางพันธุกรรมหรือไม่ย่อมเป็นสิ่งที่พ่อแม่ทุกคนให้ความสำคัญเป็นอันดับแรก ความก้าวหน้าทางเทคโนโลยีปัจจุบันทำให้เราสามารถติดตามการเจริญเติบโตของทารกในครรภ์ได้อย่างใกล้ชิด เช่นการทำอัลตร้าซาวด์แบบธรรมดาหรือแบบ 4 มิติ เพื่อให้ทราบเพศของทารกและในกรณีเดียวกันนี้ เราสามารถติดตามพัฒนาการของอวัยวะหรือแม้แต่ลักษณะใบหน้าของทารกได้ อย่างไรก็ตามการทำอัลตร้าซาวด์เพียงอย่างเดียวไม่สามารถตรวจสอบลักษณะโรคทางพันธุกรรมของทารก แม้แต่แพทย์ผู้เชี่ยวชาญด้านอัลตราซาวด์ ก็ไม่สามารถตรวจความผิดปกติของอวัยวะต่างๆ ที่บ่งบอกถึงความน่าจะเป็นของโรคได้ทั้งหมด จึงต้องมีการเจาะน้ำคร่ำเพื่อตรวจสอบความผิดปกติที่อาจจะเกิดขึ้น สภาพสังคมในเมืองที่เปลี่ยนแปลงไปส่งผลให้คู่สามีภรรยาแต่งงานช้าลง เป็นสาเหตุให้เราพบทารกกลุ่มดาวน์ซินโดรม (Down syndrome) เพิ่มขึ้น ในประเทศไทยมีทารกดาวน์เกิดใหม่ประมาณ 1000 รายต่อปี สาเหตุเกิดจากความผิดปกติของโครโมโซมคู่ที่ 21 เกินมา 1 แท่ง ทำให้ทารกดาวน์มีความพิการได้แก่ หัวใจและลำไส้อุดตัน มีลักษณะความผิดปกติของศีรษะและใบหน้า มีแขนขาสั้น หนังที่คอหนา และมีระดับสติปัญญา (IQ) ระหว่าง 20-50 หรือภาวะปัญญาอ่อน ส่วนใหญ่ทารกมักจะเสียชีวิตในระยะแรกเกิดหรือมีอายุไขเฉลี่ย 40 ปี

การตรวจหาความผิดปกติทางพันธุกรรมของทารกในครรภ์ ปัจจุบันนิยมใช้วิธีการเจาะน้ำคร่ำหรือวิธีการเก็บเซลล์ตัวอย่างรก ซึ่งสองวิธีนี้ต้องเข้ารับการตรวจโดยสูตินรีแพทย์เท่านั้นเปรียบเสมือนการทำผ่าตัดเล็กและต้องอาศัยการวิเคราะห์ผลจากผู้เชี่ยวชาญในการตรวจวิเคราะห์โครโมโซม ประสบการณ์ที่ผ่านมาคุณแม่ตั้งครรภ์อายุตั้งแต่ 35 ปีขึ้นไปที่มารับการตรวจด้วยวิธีเจาะน้ำคร่ำ จะตรวจพบเพียงร้อยละ 25 ของทารกดาวน์ทั้งหมดเท่านั้น ถึงแม้จะใช้วิธีอื่นตรวจร่วมด้วยเช่นการเจาะหาสารชีวเคมีในเลือดแม่จะพบทารกดาวน์ได้เพียงร้อยละ 60 ซึ่งหมายความว่าคุณแม่ที่เจาะเลือดเพื่อตรวจสารชีวเคมีในเลือดร่วมกัน 3 หรือ 4 ชนิด ก็ยังไม่สามารถคัดกรองทารกดาวน์ได้แม่นยำ นอกจากนั้นยังมีการตรวจผิดว่าเป็นโรคทั้งที่ไม่เป็น ประมาณร้อยละ 5 ทำให้คุณแม่ต้องไปเจาะน้ำคร่ำโดยไม่จำเป็น
การตรวจนิฟตี้ หรือ NIFTY test คืออะไร ?
การทดสอบนิฟตี้ (NIFTY: Non-Invasive Fetal TrisomY test) คือวิธีการตรวจกรองหาลักษณะความผิดปกติของโครโมโซมทารกในครรภ์มารดาโดยไม่ต้องเจาะน้ำคร่ำ เพียงแค่เจาะเลือดคุณแม่เพียง 10 มิลลิลิตรก็สามารถตรวจลักษณะทางพันธุกรรมของลูกได้ วิธีดังกล่าวนี้คุณแม่สามารถเข้ารับการตรวจได้เมื่อมีอายุครรภ์ตั้งแต่ 10 สัปดาห์ขึ้นไป การตรวจอาศัยหลักการวิเคราะห์หาลำดับของสารพันธุกรรมเพื่อตรวจสอบการเกินของโครโมโซมคู่ที่ 21 คู่ที่ 18 และ 13 และนอกจากนี้ยังสามารถตรวจความผิดปกติอื่นๆ ได้อีกเช่นความผิดปกติของโครโมโซมเพศ
การตรวจนิฟตี้ให้ข้อมูลความผิดปกติของโรคพันธุกรรมชนิดใดได้บ้าง?
เบื้องต้นการตรวจนิฟตี้จะเน้นกลุ่มความผิดปกติที่พบบ่อยคือ การมีโครโมโซมเกินมา 1 แท่ง เช่น กลุ่มดาวน์ซินโดรม (Down syndrome) โครโมโซมคู่ที่ 13 เกินมา 1 แท่ง กลุ่มเอ็ดเวิร์ดซินโดรม (Edward’s Syndrome) โครโมโซมคู่ที่ 18 เกินมา 1 แท่ง และกลุ่มพาทัวซินโดรม (Patau syndrome) โครโมโซมคู่ที่ 13 เกินมา 1 แท่ง นอกจากนั้นยังสามารถตรวจโรคทางพันธุกรรมอื่นๆ เช่นความผิดปกติของโครโมโซมเพศ หรือแม้แต่การตรวจเพศทารกในครรภ์
การตรวจนิฟตี้มีหลักการอย่างไร?
เมื่อคุณแม่ตั้งครรภ์ประมาณ 8 สัปดาห์ลูกน้อยจะมีพัฒนาการสร้างอวัยวะที่สมบูรณ์และเมื่อถึงสัปดาห์ที่ 10 หรือประมาณ 2 เดือนครึ่ง อวัยวะภายในของทารกจะทำงานเพิ่มขึ้น ทารกในครรภ์ได้รับสารอาหารและขับของเสียผ่านทางสายรกที่เชื่อมต่อกับคุณแม่ แต่ระบบเลือดของแม่กับลูกไม่ได้แลกเปลี่ยนสารอาหารโดยตรงแต่จะมีเยื่อบางๆ (placental blood barrier) ในการทำหน้าที่เพื่อป้องกันเซลล์ของลูกและแม่ไม่ให้พบกันและต่อต้านกันเพราะเซลล์ในระบบภูมิคุ้มกันของแม่จะตรวจสอบว่าเซลล์ของทารกเป็นสิ่งแปลกปลอม เยื่อบางๆ นี้ยอมให้สารพันธุกรรม (DNA) ของลูกผ่านเข้าไปในระบบเลือดของแม่ได้ ด้วยเหตุนี้เพียงเราเก็บเลือดของแม่ที่อายุครรภ์ 10 สัปดาห์ขึ้นไป จะสามารถตรวจหาโรคทางพันธุกรรมจาก DNA ของลูกน้อยที่ปนออกมาในเลือดของคุณแม่ในระหว่างตั้งครรภ์ได้ โดยคุณแม่ไม่จำเป็นต้องเจาะน้ำคร่ำ ซึ่งมีความเสี่ยงและเจ็บตัวมากกว่า
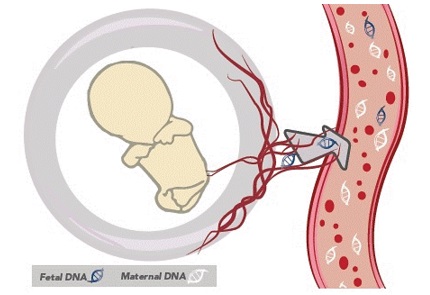
การตรวจนิฟตี้มีความแม่นยำกว่าการตรวจน้ำคร่ำหรือไม่?
ข้อมูลจากการวิจัยทางคลินิคพบว่า การตรวจนิฟตี้มีความไวในการตรวจหาโรคถึง 99% เทียบกับวิธีเจาะน้ำคร่ำร่วมกับการวิเคราะห์หาสารเคมีในเลือดที่มีความไวเพียง 60% จากการทดสอบในอาสาสมัครหญิงตั้งครรภ์ 112,000 คน นอกจากนั้นยังพบว่าอัตราการตรวจผิดพลาดว่าเป็นโรคทั้งที่ไม่เป็นเหลือเพียง 0.1% เทียบกับวิธีเจาะน้ำคร่ำที่มีความผิดพลาดสูงถึง 5% ในปัจุบันมีคุณแม่ตั้งครรภ์มากกว่า 400,000 คนทั่วโลกเลือกวิธีการตรวจนิฟตี้ในการหาความผิดปกติทางพันธุกรรมของทารก
คุณแม่ตั้งครรภ์ประเภทไหนบ้างที่แนะนำให้ทำการทดสอบนิฟตี้?
วิธีการทดสอบนิฟตี้เป็นวิธีที่ใหม่ซึ่งหลายคนไม่คุ้นเคยและยังมีค่าใช้จ่ายสูง ข้อมูลในแต่ละข้อต่อไปนี้อาจจะทำให้เราเลือกพิจารณาความเหมาะสมได้มากขึ้นว่า ควรเข้ารับการตรวจด้วยวิธีนิฟตี้หรือไม่ หากท่านเป็นคุณแม่ที่มีคุณสมบัติต่อไปนี้
1. คุณแม่ตั้งครรภ์มีอายุตั้งแต่ 35 ปีขึ้นไป
2. แพทย์ตรวจพบความผิดปกติของทารกที่อาจมีความเสี่ยงต่อโรคพันธุกรรมด้วยวิธีอัลตร้าซาวด์
3. ต้องการตรวจยืนยันผลความผิดปกติทางพันธุกรรมของทารกจากการตรวจครั้งแรกด้วยวิธีอื่น
4. มีสภาวะเสี่ยงที่ไม่แนะนำให้ทำตรวจน้ำคร่ำ เช่น ภาวะแท้งบุตรง่าย ภาวะรกเกาะต่ำหรือรกของทารกนั้นมาเกาะอยู่บริเวณส่วนล่างของมดลูกใกล้กับปากมดลูก หรือมารดาติดเชื้อไวรัสตับอักเสบชนิดบีหรือซี (HBV, HCV infection)
5. มีประวัติความผิดปกติทางพันธุกรรมของทารกชนิด trisomy จากการท้องครั้งก่อน
6. เข้ารับการรักษาภาวะมีบุตรยากด้วยวิธีการเด็กหลอดแก้ว (IVF) หรือมีภาวะแท้งซ้ำซ้อน
7. มีประวัติครอบครัวหรือญาติพี่น้องป่วยเป็นโรคที่ผิดปกติทางพันธุกรรม
การตรวจนิฟตี้ต้องเตรียมตัวอย่างไร มีที่ไหนรับตรวจบ้าง?
การตรวจกรองด้วยวิธีนิฟตี้ เหมือนกับการตรวจสุขภาพทั่วไป ไม่จำเป็นต้องงดน้ำหรืออาหาร ทีมแพทย์จะซักประวัติและให้ลงนามในเอกสารในการตรวจ จากนั้นจะเจาะเลือดคุณแม่ 10 มิลลิลิตร (ประมาณ 3 ซ้อนโต๊ะ) ตัวอย่างเลือดจะถูกนำส่งไปวิเคราะห์ในห้องปฏิบัติการ และจะทราบผลภายใน 10 วัน จากนั้นแพทย์จะนัดมาฟังผลและให้คำปรึกษา สถาบันทางการแพทย์ที่ให้บริการตรวจมีทั้งหน่วยงานรัฐบาลหรือเอกชน คุณแม่ท่านใดสนใจสามารถหาข้อมูลได้จากสื่อสังคมออนไลน์หรือเอกสารเชิญชวนในระหว่างขั้นตอนฝากครรภ์
การมีครอบครัวที่สมบูรณ์เป็นความสุขพื้นฐานของมนุษย์ ในบางคู่สามีภรรยาที่ประสบปัญหาการมีบุตรยากหรือเมื่อมีแล้วทารกเกิดความผิดปกติ โดยเฉพาะอย่างยิ่งโรคที่เกิดจากพันธุกรรม ย่อมสร้างภาระต่อการดูแลบุตร ธิดา ในอนาคต ถ้าเราสามารถตรวจพบโรคได้ในระยะแรกของการตั้งครรภ์ย่อมจะสามารถแก้ปัญหาได้อย่างรวดเร็ว คุณพ่อและคุณแม่สามารถปรึกษากันได้ว่าจะยอมรับภาระเลี้ยงดูลูกที่มีความพิการในอนาคตหรือไม่ สิ่งนี้ขึ้นอยู่กับการตัดสินใจของท่านครับ สุดท้ายผู้เขียนหวังเป็นอย่างยิ่งว่าบทความฉบับนี้คงเป็นประโยชน์กับสามีภรรยา คู่แต่งงานที่วางแผนจะมีทายาทในอนาคต สำหรับคราวหน้า พบกับสาระน่ารู้เกี่ยวกับเทคโนโลยีช่วยในการมีบุตรและการตรวจโรคทางพันธุกรรมก่อนการฝังตัวของทารกในครรภ์ครับ
โดย อาจารย์ ดร.คณิสส์ เสงี่ยมสุนทร
ภาควิชาชีวเคมี คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล
บทความเผยแพร่ความรู้สู่ประชาชน คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล

การตรวจหาความผิดปกติทางพันธุกรรมของทารกในครรภ์ ปัจจุบันนิยมใช้วิธีการเจาะน้ำคร่ำหรือวิธีการเก็บเซลล์ตัวอย่างรก ซึ่งสองวิธีนี้ต้องเข้ารับการตรวจโดยสูตินรีแพทย์เท่านั้นเปรียบเสมือนการทำผ่าตัดเล็กและต้องอาศัยการวิเคราะห์ผลจากผู้เชี่ยวชาญในการตรวจวิเคราะห์โครโมโซม ประสบการณ์ที่ผ่านมาคุณแม่ตั้งครรภ์อายุตั้งแต่ 35 ปีขึ้นไปที่มารับการตรวจด้วยวิธีเจาะน้ำคร่ำ จะตรวจพบเพียงร้อยละ 25 ของทารกดาวน์ทั้งหมดเท่านั้น ถึงแม้จะใช้วิธีอื่นตรวจร่วมด้วยเช่นการเจาะหาสารชีวเคมีในเลือดแม่จะพบทารกดาวน์ได้เพียงร้อยละ 60 ซึ่งหมายความว่าคุณแม่ที่เจาะเลือดเพื่อตรวจสารชีวเคมีในเลือดร่วมกัน 3 หรือ 4 ชนิด ก็ยังไม่สามารถคัดกรองทารกดาวน์ได้แม่นยำ นอกจากนั้นยังมีการตรวจผิดว่าเป็นโรคทั้งที่ไม่เป็น ประมาณร้อยละ 5 ทำให้คุณแม่ต้องไปเจาะน้ำคร่ำโดยไม่จำเป็น
การตรวจนิฟตี้ หรือ NIFTY test คืออะไร ?
การทดสอบนิฟตี้ (NIFTY: Non-Invasive Fetal TrisomY test) คือวิธีการตรวจกรองหาลักษณะความผิดปกติของโครโมโซมทารกในครรภ์มารดาโดยไม่ต้องเจาะน้ำคร่ำ เพียงแค่เจาะเลือดคุณแม่เพียง 10 มิลลิลิตรก็สามารถตรวจลักษณะทางพันธุกรรมของลูกได้ วิธีดังกล่าวนี้คุณแม่สามารถเข้ารับการตรวจได้เมื่อมีอายุครรภ์ตั้งแต่ 10 สัปดาห์ขึ้นไป การตรวจอาศัยหลักการวิเคราะห์หาลำดับของสารพันธุกรรมเพื่อตรวจสอบการเกินของโครโมโซมคู่ที่ 21 คู่ที่ 18 และ 13 และนอกจากนี้ยังสามารถตรวจความผิดปกติอื่นๆ ได้อีกเช่นความผิดปกติของโครโมโซมเพศ
การตรวจนิฟตี้ให้ข้อมูลความผิดปกติของโรคพันธุกรรมชนิดใดได้บ้าง?
เบื้องต้นการตรวจนิฟตี้จะเน้นกลุ่มความผิดปกติที่พบบ่อยคือ การมีโครโมโซมเกินมา 1 แท่ง เช่น กลุ่มดาวน์ซินโดรม (Down syndrome) โครโมโซมคู่ที่ 13 เกินมา 1 แท่ง กลุ่มเอ็ดเวิร์ดซินโดรม (Edward’s Syndrome) โครโมโซมคู่ที่ 18 เกินมา 1 แท่ง และกลุ่มพาทัวซินโดรม (Patau syndrome) โครโมโซมคู่ที่ 13 เกินมา 1 แท่ง นอกจากนั้นยังสามารถตรวจโรคทางพันธุกรรมอื่นๆ เช่นความผิดปกติของโครโมโซมเพศ หรือแม้แต่การตรวจเพศทารกในครรภ์
การตรวจนิฟตี้มีหลักการอย่างไร?
เมื่อคุณแม่ตั้งครรภ์ประมาณ 8 สัปดาห์ลูกน้อยจะมีพัฒนาการสร้างอวัยวะที่สมบูรณ์และเมื่อถึงสัปดาห์ที่ 10 หรือประมาณ 2 เดือนครึ่ง อวัยวะภายในของทารกจะทำงานเพิ่มขึ้น ทารกในครรภ์ได้รับสารอาหารและขับของเสียผ่านทางสายรกที่เชื่อมต่อกับคุณแม่ แต่ระบบเลือดของแม่กับลูกไม่ได้แลกเปลี่ยนสารอาหารโดยตรงแต่จะมีเยื่อบางๆ (placental blood barrier) ในการทำหน้าที่เพื่อป้องกันเซลล์ของลูกและแม่ไม่ให้พบกันและต่อต้านกันเพราะเซลล์ในระบบภูมิคุ้มกันของแม่จะตรวจสอบว่าเซลล์ของทารกเป็นสิ่งแปลกปลอม เยื่อบางๆ นี้ยอมให้สารพันธุกรรม (DNA) ของลูกผ่านเข้าไปในระบบเลือดของแม่ได้ ด้วยเหตุนี้เพียงเราเก็บเลือดของแม่ที่อายุครรภ์ 10 สัปดาห์ขึ้นไป จะสามารถตรวจหาโรคทางพันธุกรรมจาก DNA ของลูกน้อยที่ปนออกมาในเลือดของคุณแม่ในระหว่างตั้งครรภ์ได้ โดยคุณแม่ไม่จำเป็นต้องเจาะน้ำคร่ำ ซึ่งมีความเสี่ยงและเจ็บตัวมากกว่า

การตรวจนิฟตี้มีความแม่นยำกว่าการตรวจน้ำคร่ำหรือไม่?
ข้อมูลจากการวิจัยทางคลินิคพบว่า การตรวจนิฟตี้มีความไวในการตรวจหาโรคถึง 99% เทียบกับวิธีเจาะน้ำคร่ำร่วมกับการวิเคราะห์หาสารเคมีในเลือดที่มีความไวเพียง 60% จากการทดสอบในอาสาสมัครหญิงตั้งครรภ์ 112,000 คน นอกจากนั้นยังพบว่าอัตราการตรวจผิดพลาดว่าเป็นโรคทั้งที่ไม่เป็นเหลือเพียง 0.1% เทียบกับวิธีเจาะน้ำคร่ำที่มีความผิดพลาดสูงถึง 5% ในปัจุบันมีคุณแม่ตั้งครรภ์มากกว่า 400,000 คนทั่วโลกเลือกวิธีการตรวจนิฟตี้ในการหาความผิดปกติทางพันธุกรรมของทารก
วิธีการทดสอบนิฟตี้เป็นวิธีที่ใหม่ซึ่งหลายคนไม่คุ้นเคยและยังมีค่าใช้จ่ายสูง ข้อมูลในแต่ละข้อต่อไปนี้อาจจะทำให้เราเลือกพิจารณาความเหมาะสมได้มากขึ้นว่า ควรเข้ารับการตรวจด้วยวิธีนิฟตี้หรือไม่ หากท่านเป็นคุณแม่ที่มีคุณสมบัติต่อไปนี้
1. คุณแม่ตั้งครรภ์มีอายุตั้งแต่ 35 ปีขึ้นไป
2. แพทย์ตรวจพบความผิดปกติของทารกที่อาจมีความเสี่ยงต่อโรคพันธุกรรมด้วยวิธีอัลตร้าซาวด์
3. ต้องการตรวจยืนยันผลความผิดปกติทางพันธุกรรมของทารกจากการตรวจครั้งแรกด้วยวิธีอื่น
4. มีสภาวะเสี่ยงที่ไม่แนะนำให้ทำตรวจน้ำคร่ำ เช่น ภาวะแท้งบุตรง่าย ภาวะรกเกาะต่ำหรือรกของทารกนั้นมาเกาะอยู่บริเวณส่วนล่างของมดลูกใกล้กับปากมดลูก หรือมารดาติดเชื้อไวรัสตับอักเสบชนิดบีหรือซี (HBV, HCV infection)
5. มีประวัติความผิดปกติทางพันธุกรรมของทารกชนิด trisomy จากการท้องครั้งก่อน
6. เข้ารับการรักษาภาวะมีบุตรยากด้วยวิธีการเด็กหลอดแก้ว (IVF) หรือมีภาวะแท้งซ้ำซ้อน
7. มีประวัติครอบครัวหรือญาติพี่น้องป่วยเป็นโรคที่ผิดปกติทางพันธุกรรม
การตรวจนิฟตี้ต้องเตรียมตัวอย่างไร มีที่ไหนรับตรวจบ้าง?
การตรวจกรองด้วยวิธีนิฟตี้ เหมือนกับการตรวจสุขภาพทั่วไป ไม่จำเป็นต้องงดน้ำหรืออาหาร ทีมแพทย์จะซักประวัติและให้ลงนามในเอกสารในการตรวจ จากนั้นจะเจาะเลือดคุณแม่ 10 มิลลิลิตร (ประมาณ 3 ซ้อนโต๊ะ) ตัวอย่างเลือดจะถูกนำส่งไปวิเคราะห์ในห้องปฏิบัติการ และจะทราบผลภายใน 10 วัน จากนั้นแพทย์จะนัดมาฟังผลและให้คำปรึกษา สถาบันทางการแพทย์ที่ให้บริการตรวจมีทั้งหน่วยงานรัฐบาลหรือเอกชน คุณแม่ท่านใดสนใจสามารถหาข้อมูลได้จากสื่อสังคมออนไลน์หรือเอกสารเชิญชวนในระหว่างขั้นตอนฝากครรภ์
การมีครอบครัวที่สมบูรณ์เป็นความสุขพื้นฐานของมนุษย์ ในบางคู่สามีภรรยาที่ประสบปัญหาการมีบุตรยากหรือเมื่อมีแล้วทารกเกิดความผิดปกติ โดยเฉพาะอย่างยิ่งโรคที่เกิดจากพันธุกรรม ย่อมสร้างภาระต่อการดูแลบุตร ธิดา ในอนาคต ถ้าเราสามารถตรวจพบโรคได้ในระยะแรกของการตั้งครรภ์ย่อมจะสามารถแก้ปัญหาได้อย่างรวดเร็ว คุณพ่อและคุณแม่สามารถปรึกษากันได้ว่าจะยอมรับภาระเลี้ยงดูลูกที่มีความพิการในอนาคตหรือไม่ สิ่งนี้ขึ้นอยู่กับการตัดสินใจของท่านครับ สุดท้ายผู้เขียนหวังเป็นอย่างยิ่งว่าบทความฉบับนี้คงเป็นประโยชน์กับสามีภรรยา คู่แต่งงานที่วางแผนจะมีทายาทในอนาคต สำหรับคราวหน้า พบกับสาระน่ารู้เกี่ยวกับเทคโนโลยีช่วยในการมีบุตรและการตรวจโรคทางพันธุกรรมก่อนการฝังตัวของทารกในครรภ์ครับ
โดย อาจารย์ ดร.คณิสส์ เสงี่ยมสุนทร
ภาควิชาชีวเคมี คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล
บทความเผยแพร่ความรู้สู่ประชาชน คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล
มาใหม่
ดวงกับดาวประจำวันที่ 20-26 เมษายน 2568
101 20 เม.ย. 2568

เตือน!!! หลังเล่นน้ำสงกรานต์ เฝ้าระวัง 5 โรคยอดฮิต แนะนำหากมีอาการรีบพบแพทย์
159 19 เม.ย. 2568

เริ่ม 1 พ.ค.นี้ นทท.ชาวต่างชาติเดินทางเข้าไทย ต้องลงทะเบียนบัตรตม.6 แบบดิจิทัล หรือ TDAC ล่วงหน้า อย่างน้อย 3 วันก่อนเดินทาง ตามกฎใหม่ ตม.
30 19 เม.ย. 2568

เตือนคุณครู..!! เปิดเทอมนี้ ครูทุกคนต้องมี “ใบอนุญาตประกอบวิชาชีพครู” แนะ ครูรีบต่ออายุใบอนุญาตประกอบวิชาชีพ หลังคุรุสภาออกมาตรการ 5 ต. คุมเข้มทุกโรงเรียนทั่วไทย
140 19 เม.ย. 2568

ออกกำลังกายแล้วปวดกล้ามเนื้อจริงๆ แล้วควรหยุดพักจริงไหม?
41 17 เม.ย. 2568

ค่าตอบแทนพนักงานราชการ 2568 ใช้ในปัจจุบัน
484 17 เม.ย. 2568

สงกรานต์สุดคึกคัก! นักท่องเที่ยวต่างชาติทะลุเฉลี่ยวันละกว่าแสนคน เพิ่มขึ้นกว่า 10% รัฐบาลยืนยันเดินหน้าหนุนท่องเที่ยวไทยตลอดปี 2568
131 16 เม.ย. 2568

สงกรานต์ไป-กลับต้องปลอดภัย! รัฐบาลสั่งเข้มดูแลประชาชนเดินทางกลับ ตรวจเข้มความปลอดภัยทุกเที่ยวเสริมจุดต่อเชื่อมขนส่งสาธารณะ อำนวยความสะดวกครบวงจร
180 16 เม.ย. 2568

เตือน! นักดื่ม มีเพศสัมพันธ์ไม่ป้องกัน เสี่ยงติดเชื้อเอชไอวี แนะทานยา PEP ภายใน 72 ชั่วโมง รับบริการได้ที่ รพ.สังกัด สธ.
207 16 เม.ย. 2568

ปลัด สธ. แถลงอุบัติเหตุช่วงสงกรานต์ วันแรกเกิดอุบัติเหตุ 211 ครั้ง ส่วนใหญ่จากขับรถเร็วเกิน เตือนการใช้ยาคลายกล้ามเนื้อ อาจทำให้ง่วงและเกิดอุบัติเหตุได้
63 12 เม.ย. 2568
English
TOEIC กับ การขึ้นเงินเดือน
GED VS กศน ไทย (สอบเทียบไทย)
แนะนำที่เรียน IELTS ยอดนิยม ของ เด็กอินเตอร์
TOEIC Online
GED
CU-TEP
SAT
บทความกลุ่มเดียวกัน




